今年年初,63岁的王阿姨(化名)在体检时被发现患有气管肿瘤,严重影响呼吸功能。仁济医院胸外科主任赵晓菁团队会诊后认为,患者为气管隆突腺样囊性癌,累及双侧主支气管及右上叶支气管开口处,应尽快进行隆突重建手术。
赵晓菁表示,该手术对外科医生的操作技术要求极高,要在气管上进行‘绣花针’式的超精细操作,对麻醉方案的制定和实施也提出了更高要求,维持术中患者气道畅通及稳定供氧是手术成败的关键。
术前,赵晓菁主任与麻醉科主任医师陈杰、副主任医师刘亚玲多次沟通协商,反复讨论手术方案,并准备了多个预案,最终确定了“术中两路供氧”的方案,除口腔气管插管供氧外,增加气管切口插管辅助供氧。
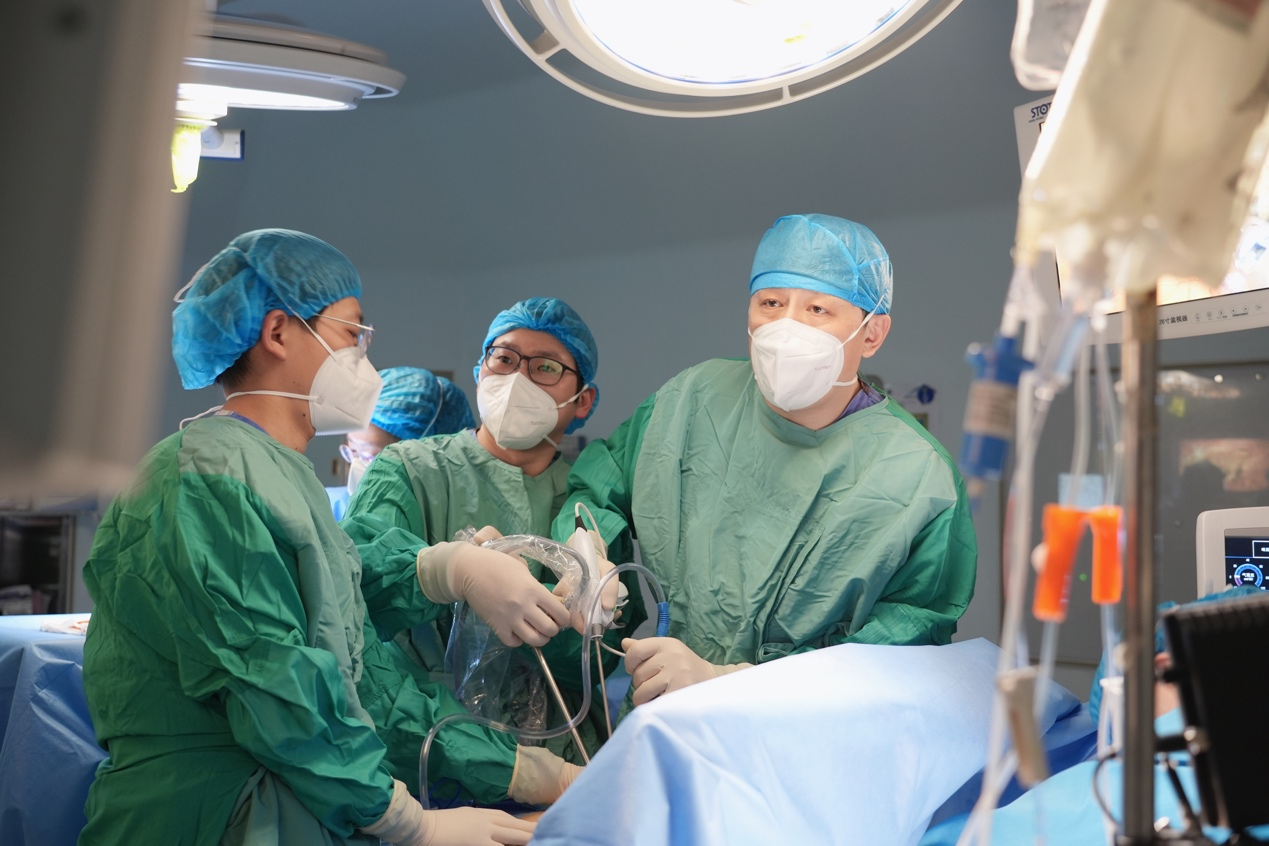
手术由赵晓菁主任主刀,胸外科副主任医师钱晓哲、副主任医师唐健、住院医师郑佳杰协助,麻醉科主任医师陈杰、副主任医师刘亚玲、住院医师胡晓婷负责麻醉。虽然方案准备充足,但在手术过程中,团队还是遇到了挑战。“术中,我们发现被肿瘤细胞浸润的气管隆突和主支气管面积比预想中长,支气管腔外病变情况远超预期,这对主刀医生操作技术、麻醉方案调整提出了更高的要求。”赵晓菁主任介绍。
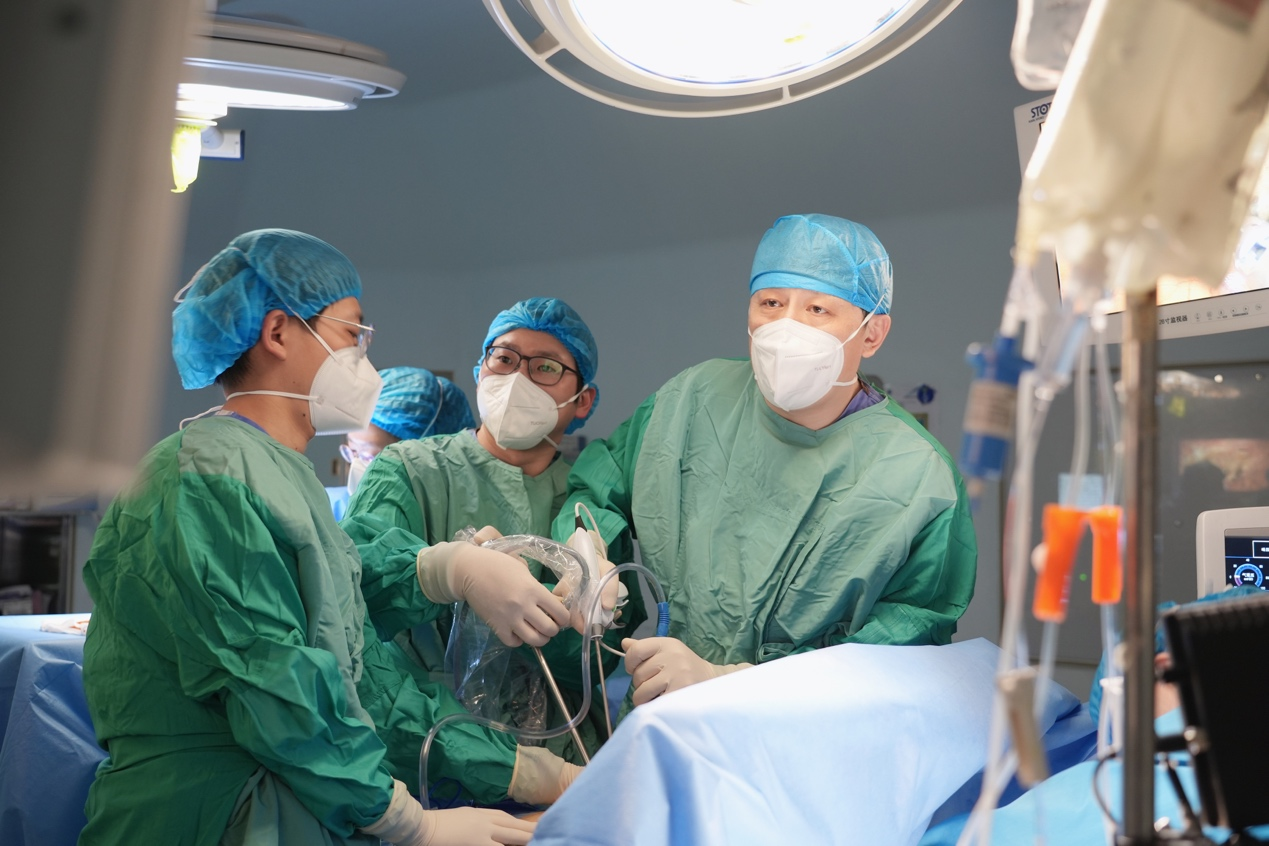
负责手术麻醉的刘亚玲透露,根据患者术中情况,无法按照原定方案实现机械辅助通气,在快速沟通后,决定采用静脉-静脉体外膜氧合(VV-ECMO)的模式,维持患者供氧水平。经颈内静脉、股静脉分别置入ECMO导管,确保患者术中氧饱和度保持在安全线内。

最终,王阿姨的右总支气管和右中间支气管被切除了3.5㎝,左总支气管被切除了2.5㎝,气管被切除了2㎝,形成了气管切端、左总支气管切端、右中间支气管切端和右上叶支气管切端,共计4个气管切端。这意味在手术中,主刀医生需要进行三次吻合操作。“无论是气管切除长度还是吻合口数量,均创造了团队之最,手术难度在国内也是非常少见的。”赵晓菁表示。

术后,王阿姨送至重症监护室继续观察。之后,王阿姨经历了 吻合口水肿、软骨环的软化及肉芽增生等问题,医疗团队精准计算合理气管造口,结合冷冻消融,清除吻合口肉芽组织,有效改善了患者呼吸困难等症状,并在近期顺利封闭了气管造口。如今,王女士身体状态平稳,即将出院。
据悉,仁济医院胸外科是国内最早开展食管和肺部手术的基地之一,熟练开展胸腔镜、单孔胸腔镜、机器辅助胸腔镜等多种类型的肺叶、肺段、食管、纵膈肿瘤手术,在国内外具有很高的知名度和影响力。2017年,仁济医院胸外科由赵晓菁主任牵头建立了肺癌多学科协作诊疗平台,采用多学科病例讨论,使复杂肺癌的医疗干预模式走向精准化、个性化、规范化,至今已为近500名复杂肺癌患者提供了治疗建议,并根据讨论结果转入仁济医院相应科室接受治疗。